Reduce tu inflamación

La inflamación está relacionada con más del 60%
de las enfermedades más comunes en la actualidad y
afecta a actividades o situaciones importantes como
el rendimiento atlético y el embarazo.
¿Cuán relevante es la inflamación para tu bienestar?

Inflamación de los alimentos

Inflamación de azúcar

Predisposiciones genéticas

BioAge

La gama de productos GEK Lab
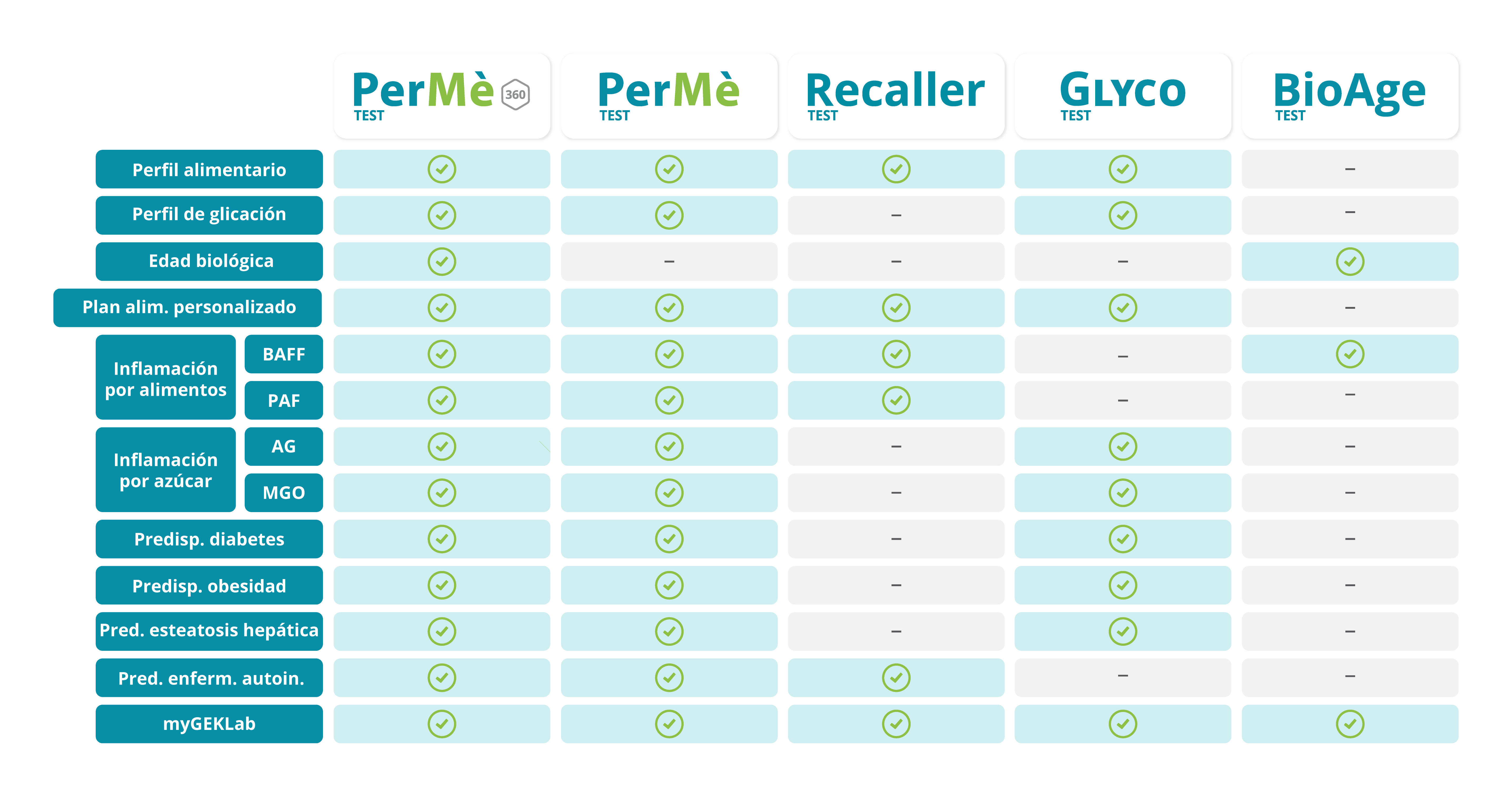
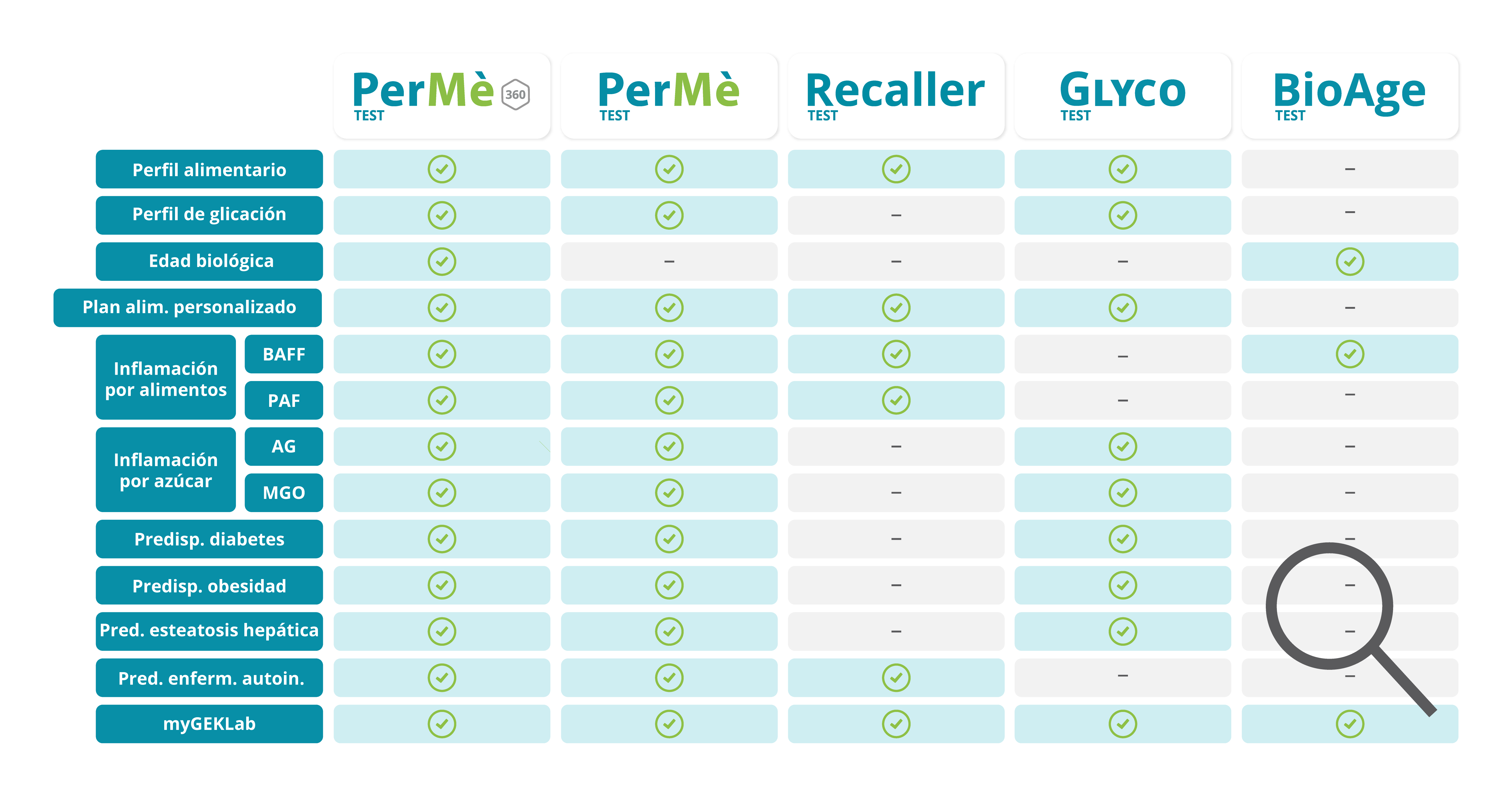
PerMè Test te ayuda a comprender si estás consumiendo en exceso azúcares o alimentos específicos midiendo la inflamación de tu cuerpo e interpretando la posible predisposición genética a las enfermedades metabólicas más significativas. Los médicos y especialistas de GEK Lab, expertos en medicina de precisión, basándose en los resultados, te sugerirán un camino personalizado de nutrición e integración.
PerMè 360 Test

PerMè Test













Inflamación causada por alimentos: perfil alimentario

Cuando se consume repetidamente un alimento o una familia de alimentos en exceso, ya sea por “hábito” o porque se han excluido otros de la dieta, se produce un desequilibrio en las IgG específicas de alimentos, y esto está relacionado con el aumento de la inflamación. Su medición no indica “intolerancia”, sino que permite establecer una dieta de rotación personalizada que no excluye alimentos, sino que modula la ingesta de los grandes grupos alimentarios. Además, se miden biomarcadores innovadores, incluyendo el BAFF: una citocina clave en la regulación de respuestas inmunitarias, autoinmunitarias y del metabolismo.
Componente evaluado en los tests:



Inflamación del azúcar: perfil de glicación

La inflamación causada por los azúcares está relacionada con procesos de glicación, es decir, la “caramelización” de las proteínas circulantes por los azúcares, el alcohol, los polioles, los edulcorantes, las frutas, los carbohidratos refinados, entre otros. Cuando se consumen en exceso en comparación con las características metabólicas individuales, pueden determinar fenómenos inflamatorios relevantes, como neuroinflamación y neurodegeneración, amplificación de fenómenos alérgicos, aumento del riesgo cardiovascular, riesgo de diabetes/pre-diabetes y diabetes gestacional. Medir esto permite modular de manera precisa y personalizada el consumo de sustancias glicantes sin una abolición indiscriminada de los azúcares.
Componente evaluado en los tests:



Predisposiciones genéticas

In the evaluation of inflammatory profiles, it is important to associate the reading of specific genes that are linked to metabolism, overweight, autoimmune diseases, and liver steatosis. These are genetic polymorphisms that help to understand, together with inflammatory markers, the possible predisposition to some of the most important current diseases.
The genetics of metabolic diseases is never determinant for their development, and knowing it allows for targeted and timely modifications for a real preventive action.
Componente evaluado en los tests:



BioAge: edad celular

La misurazione del telomeri, le parti terminali dei cromosomi, consente di valutare la presenza di condizioni di stress ossidativo o infiammatorio prolungato, che si correla anche all’efficienza del sistema immunitario.
La loro misurazione permette di identificare una “età biologica” personale che, confrontata con l’età anagrafica, è un utile strumento per valutare l’organismo nel suo complesso e fornire maggiore consapevolezza sulla necessità di intervento.
Componente evaluado en los tests:



Encuentra el Test Perfecto para Ti
Selecciona el test más adecuado para tus necesidades respondiendo a las preguntas de nuestro cuestionario personalizado. Tu salud es única, y queremos ofrecerte un camino a medida. Responde ahora y descubre cuál test GEK es la elección correcta para ti.

Simple y Confiable
Compra el test en línea o en un centro autorizado de GEK Lab. Nuestro método es simple y rápido: una simple muestra capilar será analizada en nuestro laboratorio y evaluada por nuestro experimentado equipo médico. Descubre la conveniencia de cuidar tu salud con GEK Lab.

Tu Informe a un Click de Distancia
Recibe tu informe médico personalizado en el centro autorizado de GEK Lab o descárgalo directamente a través de nuestro servicio MyGEKLab. Accede de manera segura y rápida para tener siempre bajo control tu salud. Con GEK Lab, tu viaje hacia el bienestar es más accesible que nunca.

Invierte en tu Salud
Pon en práctica las recomendaciones del informe para invertir en tu salud y recuperar tu forma ideal. Descubre cómo adoptar un estilo alimenticio que favorezca el bienestar, reconociendo los efectos positivos en tu organismo. Nuestro servicio de asesoramiento nutricional MyGEKLab está disponible para cualquier pregunta: Tu bienestar es nuestra prioridad.